קיבוע קדמי של הזיז האודונטואידי משמר את תפקוד הסיבוב של C1-2 ודווח בספרות כבעל שיעור איחוי של 88% עד 100%.
בשנת 2014, פרסמו מרקוס ר' ועמיתיו מדריך על הטכניקה הכירורגית של קיבוע בורג קדמי לשברים אודונטואידיים בכתב העת The Journal of Bone & Joint Surgery (Am). המאמר מתאר בפירוט את הנקודות העיקריות של הטכניקה הכירורגית, המעקב לאחר הניתוח, האינדיקציות ואמצעי הזהירות בשישה שלבים.
המאמר מדגיש שרק שברים מסוג II ניתנים לקיבוע ישיר באמצעות בורג קדמי וכי קיבוע יחיד באמצעות בורג חלול הוא עדיף.
שלב 1: מיקום המטופל במהלך הניתוח
1. יש לצלם צילומי רנטגן אופטימליים קדמיים ואחוריים לצורך עיון המפעיל.
2. יש להשאיר את המטופל בתנוחת פה פתוח במהלך הניתוח.
3. יש למקם את השבר מחדש ככל האפשר לפני תחילת הניתוח.
4. יש למתוח את עמוד השדרה הצווארי בצורה היפר-אקסטנדנטית ככל האפשר כדי להשיג חשיפה אופטימלית של בסיס הזיז האודונטואידי.
5. אם היפר-אקסטנציה של עמוד השדרה הצווארי אינה אפשרית - למשל, בשברים של היפר-אקסטנציה עם תזוזה אחורית של הקצה הצפלדי של הזיז האודונטואידי - ניתן לשקול הזזת ראש המטופל בכיוון ההפוך יחסית לגו.
6. קיבוע ראשו של המטופל בתנוחה יציבה ככל האפשר. המחברים משתמשים במסגרת הראש של מייפילד (מוצגת באיורים 1 ו-2).
שלב 2: גישה כירורגית
גישה כירורגית סטנדרטית משמשת לחשיפת שכבת הקנה הקדמית מבלי לפגוע במבנים אנטומיים חשובים.
שלב 3: נקודת כניסה של הברגה
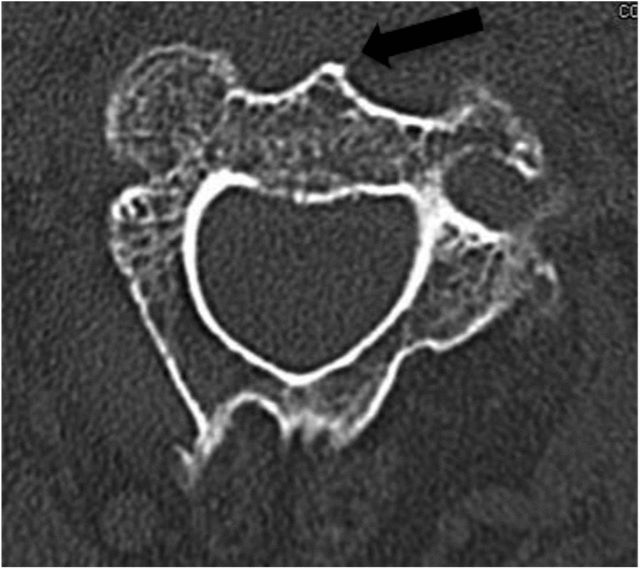
נקודת הכניסה האופטימלית ממוקמת בקצה התחתון הקדמי של בסיס גוף החוליה C2. לכן, יש לחשוף את הקצה הקדמי של הדיסק C2-C3 (כפי שמוצג באיורים 3 ו-4 להלן). איור 3
החץ השחור באיור 4 מראה כי עמוד השדרה הקדמי C2 נצפה בקפידה במהלך הקריאה הטרום ניתוחית של סרט ה-CT הצירי ויש להשתמש בו כנקודת ציון אנטומית לקביעת נקודת החדרת המחט במהלך הניתוח.
2. יש לאשר את נקודת הכניסה תחת צילומים פלואורוסקופיים קדמיים ואחוריים של עמוד השדרה הצווארי. 3.
3. החלק את המחט בין הקצה הקדמי העליון של לוחית הקצה העליונה של C3 לבין נקודת הכניסה של C2 כדי למצוא את נקודת הכניסה האופטימלית לבורג.
שלב 4: מיקום הברגים
1. מחט GROB בקוטר 1.8 מ"מ מוחדרת תחילה כמדריך, כאשר המחט מכוונת מעט מאחורי קצה ה-notochord. לאחר מכן, מוחדר בורג חלול בקוטר 3.5 מ"מ או 4 מ"מ. יש תמיד לקדם את המחט באיטיות עד הצוואר תחת ניטור פלואורוסקופי קדמי ואחורי וצידי.
2. מקמו את המקדח החלול בכיוון פין ההנחיה תחת ניטור פלואורוסקופי והזיזו אותו באיטיות עד שהוא חודר לשבר. המקדח החלול לא אמור לחדור לקליפת המוח של הצד הצפלדי של הצוואר, כך שפין ההנחיה לא ייצא יחד עם המקדח החלול.
3. מדדו את אורך הבורג החלול הנדרש וודאו זאת עם מדידת ה-CT שלפני הניתוח כדי למנוע טעויות. שימו לב שהבורג החלול צריך לחדור את עצם הקורטיקלית בקצה הזיז האודונטואידי (כדי להקל על השלב הבא של דחיסת קצה השבר).
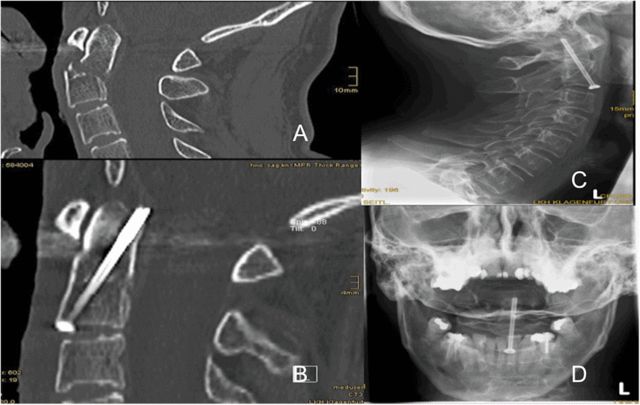
ברוב המקרים של המחברים, נעשה שימוש בבורג חלול יחיד לקיבוע, כפי שמוצג באיור 5, הממוקם במרכז בסיס הזיז האודונטואידי פונה לכיוון הצפלד, כאשר קצה הבורג חודר בקושי לעצם הקורטיקלית האחורית בקצה הזיז האודונטואידי. מדוע מומלץ להשתמש בבורג יחיד? המחברים הסיקו שיהיה קשה למצוא נקודת כניסה מתאימה בבסיס הזיז האודונטואידי אם יוצבו שני ברגים נפרדים במרחק 5 מ"מ מקו האמצע של C2.
איור 5 מציג בורג חלול הממוקם במרכז בסיס הזיז האודונטואידי הפונה לכיוון הצפלד, כאשר קצה הבורג חודר לקליפת העצם ממש מאחורי קצה הזיז האודונטואידי.
אבל מלבד גורם הבטיחות, האם שני ברגים מגבירים את היציבות לאחר הניתוח?
מחקר ביומכני שפורסם בשנת 2012 בכתב העת Clinical Orthopedics and Related Research על ידי גאנג פנג ועמיתיו מהמכללה המלכותית למנתחים של הממלכה המאוחדת הראה כי בורג אחד ושני ברגים מספקים את אותה רמת ייצוב בקיבוע שברים אורתופדיים. לכן, בורג בודד מספיק.
4. לאחר אישור מיקום השבר ופיני ההנחיה, ממוקמים הברגים החלולים המתאימים. יש לבדוק את מיקום הברגים והפינים באמצעות פלואורוסקופיה.
5. יש להקפיד לוודא שהתקן ההברגה אינו פוגע ברקמות הרכות שמסביב בעת ביצוע כל אחת מהפעולות הנ"ל. 6. הדקו את הברגים כדי להפעיל לחץ על חלל השבר.
שלב 5: סגירת הפצע
1. שטוף את אזור הניתוח לאחר השלמת הצבת הבורג.
2. דימוסטאזיס יסודי חיוני להפחתת סיבוכים לאחר הניתוח כגון לחץ על קנה הנשימה כתוצאה מהמטומה.
3. יש לסגור את שריר הצוואר הרחב החתוך בצורה מדויקת, אחרת האסתטיקה של הצלקת שלאחר הניתוח תיפגע.
4. סגירה מוחלטת של השכבות העמוקות אינה הכרחית.
5. ניקוז פצע אינו אפשרות חובה (מחברים בדרך כלל אינם מניחים נקזים לאחר ניתוח).
6. מומלץ להשתמש בתפרים תוך-עומיים כדי למזער את ההשפעה על מראה המטופל.
שלב 6: מעקב
1. יש להמשיך לענוד סד צוואר קשיח במשך 6 שבועות לאחר הניתוח, אלא אם כן הדבר נדרש על ידי הסיעוד, ויש להעריך אותו באמצעות הדמיה תקופתית לאחר הניתוח.
2. יש לבדוק צילומי רנטגן סטנדרטיים של עמוד השדרה הצווארי, קדמי ואחורי, בשבוע 2, 6 ו-12, וכן בשבוע 6 ו-12 חודשים לאחר הניתוח. סריקת CT בוצעה 12 שבועות לאחר הניתוח.
זמן פרסום: 7 בדצמבר 2023