איחוי עצם הנביקולרית לקוי מתרחש בכ-5-15% מכלל השברים החריפים של עצם הנביקולרית, כאשר נמק נביקולרי מתרחש בכ-3%. גורמי סיכון לאיחוי עצם הנביקולרית כוללים אבחון שהוחמצו או מאוחר, קרבה פרוקסימלית לקו השבר, תזוזה גדולה מ-1 מ"מ ושבר עם חוסר יציבות קרפלית. אם לא מטופל, איחוי אוסטאוכונדרלי של עצם הנביקולרית קשור לעיתים קרובות לדלקת מפרקים טראומטית, הידועה גם בשם איחוי אוסטאוכונדרלי של עצם הנביקולרית עם קורסת דלקת מפרקים ניוונית.
השתלת עצם עם או בלי מתלה כלי דם יכולה לשמש לטיפול באי-איחוד אוסטאוכונדרלי של עצם הנוויקולרית. עם זאת, עבור חולים עם אוסטאונקרוזיס של הקוטב הפרוקסימלי של עצם הנוויקולרית, תוצאות השתלת עצם ללא קצה כלי דם אינן משביעות רצון, ושיעור ריפוי העצם הוא רק 40%-67%. לעומת זאת, שיעור הריפוי של השתלות עצם עם מתלים כלי דם יכול להיות גבוה עד 88%-91%. מתלי העצם כלי הדם העיקריים בפרקטיקה הקלינית כוללים מתלה רדיוס דיסטלי בעל קצה 1,2-ICSRA, שתל עצם + שתל צרור כלי דם, מתלה רדיוס כף היד, מתלה עצם איליאק חופשי עם קצה כלי דם, ומתלה עצם קונדילרי מדיאלי של עצם הירך (MFC VBG) ועוד. תוצאות השתלת עצם עם קצה כלי דם משביעות רצון. MFC VBG חופשי הוכח כיעיל בטיפול בשברים נוויקולריים עם קריסה מטאקרפלית, ו-MFC VBG משתמש בענף המפרקי של עורק הברך היורד כענף הטרופי העיקרי. בהשוואה למתלים אחרים, מתלה הרדיוס הדיסטלי MFC VBG מספק תמיכה מבנית מספקת כדי לשחזר את הצורה הרגילה של עצם הנוויקולרית, במיוחד באוסטאוכונדרוזיס של שבר נוויקולרי עם עיוות גב כפוף (איור 1). בטיפול באוסטאונקרוזיס אוסטאוכונדרלי של העצם הנוויקולרית עם קריסה קרפלית מתקדמת, דווח כי למתלה הרדיוס הדיסטלי בעל קצה 1,2-ICSRA יש שיעור ריפוי עצם של 40% בלבד, בעוד של-MFC VBG יש שיעור ריפוי עצם של 100%.
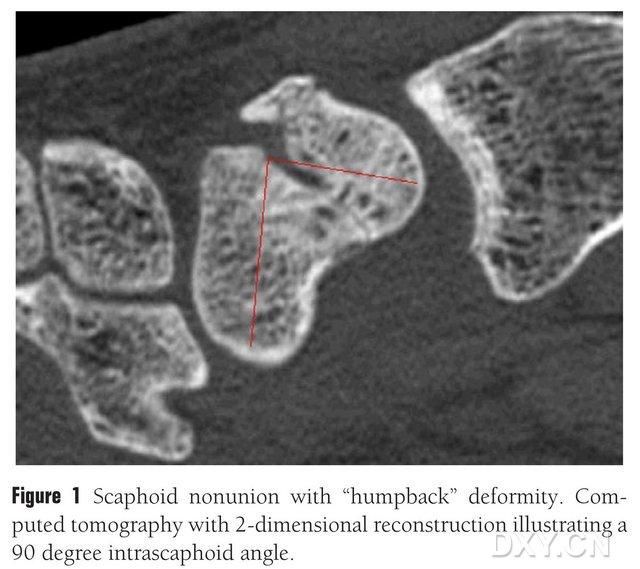
איור 1. שבר בעצם הנביקולרית עם עיוות "גב כפוף". CT מציג את גוש השבר בין עצמות הנביקולריות בזווית של כ-90°.
הכנה טרום ניתוחית
לאחר בדיקה גופנית של שורש כף היד הפגוע, יש לבצע בדיקות הדמיה כדי להעריך את מידת קריסת שורש כף היד. צילומי רנטגן רגילים שימושיים לאישור מיקום השבר, מידת התזוזה ונוכחות ספיגה או טרשת של הקצה השבור. תמונות קדמיות אחוריות משמשות להערכת קריסת שורש כף היד, חוסר יציבות גב של שורש כף היד (DISI) באמצעות יחס גובה שורש כף היד שונה (גובה/רוחב) של ≤1.52 או זווית lunate רדיאלית גדולה מ-15°. MRI או CT יכולים לסייע באבחון יישור לקוי של עצם הנוויקולרית או אוסטאונקרוזיס. צילומי רנטגן צידיים או CT סגיטלי אלכסוני של עצם הנוויקולרית עם זווית נוויקולרית >45° מצביעים על קיצור של עצם הנוויקולרית, המכונה "עיוות גב כפוף". אות MRI T1, T2 נמוך מצביע על נמק של עצם הנוויקולרית, אך ל-MRI אין משמעות ברורה בקביעת ריפוי השבר.
אינדיקציות והתוויות נגד:
אי-איחוד אוסטאוכונדרלי של עצם הנביקולרית עם עיוות גב כפוף ו-DISI; MRI מראה נמק איסכמי של עצם הנביקולרית, התרופפות תוך ניתוחית של חוסם העורקים ותצפית על שבר, קצה שבור של עצם הנביקולרית עדיין עצם טרשתית לבנה; כישלון השתלת עצם טריז ראשונית או קיבוע פנימי עם בורג דורש השתלת עצם מבנית VGB גדולה (>1 סמ"ק). ממצאים לפני או תוך ניתוחיים של דלקת מפרקים ניוונית של מפרק הנביקולרי הרדיאלי; אם אירעה איחוי עצם נביקולרי משמעותי עם קורסת דלקת מפרקים ניוונית, ייתכן שיידרש עצבוב של שורש כף היד, אוסטאוטומיה נביקולרית, איחוי מרובע, אוסטאוטומיה קרפלית פרוקסימלית, איחוי קרפלי מלא וכו'; איחוי עצם נביקולרי לקוי, נמק פרוקסימלי, אך עם מורפולוגיה תקינה של עצם הנביקולרית (למשל, שבר נביקולרי לא תזוזה עם אספקת דם לקוטב הפרוקסימלי); קיצור איחוי עצם נביקולרי לקוי ללא אוסטאונקרוזיס. (ניתן להשתמש ב-1,2-ICSRA כתחליף למתלה רדיוס דיסטלי).
אנטומיה יישומית
עמוד השדרה הקדמי של עצם העצם (MFC VBG) מסופק על ידי מספר כלי דם טרופובלסטיים קטנים בין-גרמיים (ממוצע 30, 20-50), כאשר אספקת הדם השופעת ביותר היא בחלק האחורי התחתון של הקונדיל הפמורלי המדיאלי (ממוצע 6.4), ואחריו בחלק הקדמי העליון (ממוצע 4.9) (איור 2). כלי דם טרופובלסטיים אלה סופקו בעיקר על ידי עורק הגניקולטה היורד (DGA) ו/או עורק הגניקולטה המדיאלי העליון (SMGA), שהוא ענף של עורק הירך השטחי שגם מוליד ענפי עצב מפרקים, שרירים-קוטאניים ו/או ספניים. עורק הירך השטחי DGA מקורו בפרוקסימלי לגובה המדיאלי של המלאולוס המדיאלי, או במרחק של 13.7 ס"מ בסמוך לפני השטח המפרקי (10.5-17.5 ס"מ), ויציבות ההסתעפות הייתה 89% בדגימות הגופות (איור 3). ה-DGA מתחיל בעורק הירך השטחי ב-13.7 ס"מ (10.5 ס"מ-17.5 ס"מ) קרוב לסדק המלאולוס המדיאלי או קרוב למשטח המפרק, כאשר דגימת גופה מראה יציבות הסתעפות של 100% וקוטר של כ-0.78 מ"מ. לכן, DGA או SMGA מקובלים, אם כי הראשון מתאים יותר לטיביה בגלל אורך וקוטר כלי הדם.
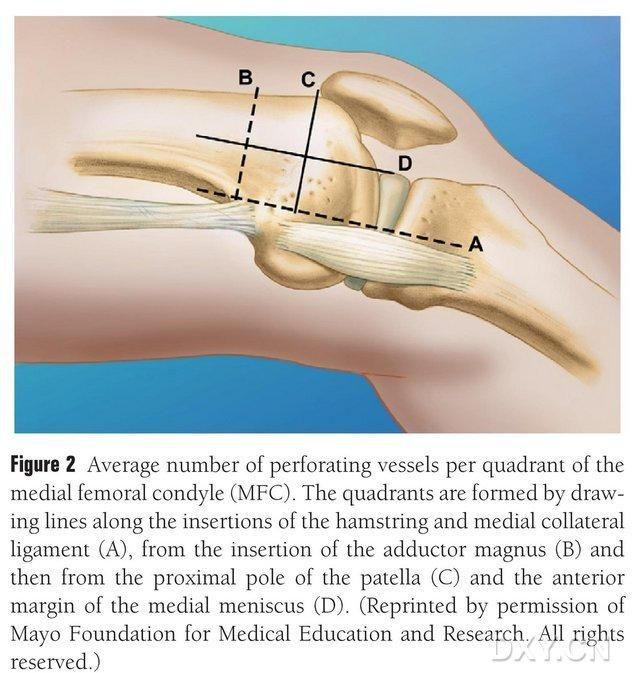
איור 2. התפלגות ארבעה רבעים של כלי דם טרופובלסטיים של MFC לאורך הקו האופקי בין הסמיטנדינוסוס לרצועה הקולטרלית המדיאלית A, קו הטרוכנטר הגדול B, קו הקוטב העליון של הפיקה C, קו המניסקוס הקדמי D.
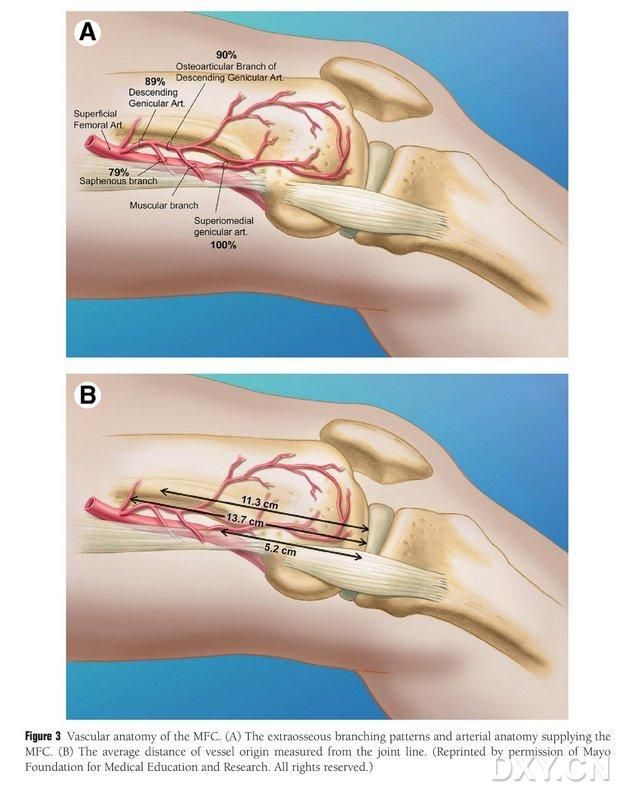
איור 3. אנטומיית כלי הדם של MFC: (א) ענפים חוץ-גרמיים ואנטומיה של כלי הדם הטרופובלסטיים של MFC, (ב) מרחק מקורות כלי הדם מקו המפרק.
גישה כירורגית
המטופל ממוקם תחת הרדמה כללית בשכיבה על הגב, כאשר הגפה הפגועה מונחת על שולחן ניתוחי כף היד. בדרך כלל, מתלה עצם התורם נלקח מהקונדיל הפמורלי המדיאלי איפסילטרלי, כך שהמטופל יוכל לנוע עם קביים לאחר הניתוח. ניתן לבחור גם בברך הנגדית אם יש היסטוריה של טראומה או ניתוח קודם באותו צד של הברך. הברך כפופה והירך מסובבת כלפי חוץ, וחוסמי עורקים מוחלים על הגפיים העליונות והתחתונות. הגישה הכירורגית הייתה גישת רוס המורחבת, כאשר החתך מתחיל 8 ס"מ קרוב לתעלה הקרפלית הרוחבית ומשתרע דיסטלי מהקצה הרדיאלי של גיד כופף כפות הידיים הרדיאליות (rdial flexor carpi radialis), ולאחר מכן מתקפל בתעלה הקרפלית הרוחבית לכיוון בסיס האגודל, ומסתיים בגובה הטרוכנטר הגדול. נרתיק הגיד של גיד הארוך הרדיאלי נחתך, הגיד נמשך בצורה האולנרלית, ועצם הנביקולרית נחשפת באמצעות דיסקציה חדה לאורך רצועות ראש הנביקולרית הרדיאלית והסחוס הרדיאלי, תוך הפרדה זהירה של הרקמות הרכות ההיקפיות של עצם הנביקולרית כדי לאפשר חשיפה נוספת של עצם הנביקולרית (איור 4). יש לאשר את שטח חוסר האיחוד, את איכות הסחוס המפרקי ואת מידת האיסכמיה של עצם הנביקולרית. לאחר שחרור חוסם העורקים, יש להתבונן בקוטב הפרוקסימלי של עצם הנביקולרית לאיתור דימום נקודתי כדי לקבוע האם יש נמק איסכמי. אם נמק הנביקולרית אינו קשור לדלקת מפרקים שורש כף היד או בין שורש כף היד רדיאלית, ניתן להשתמש ב-MFC VGB.
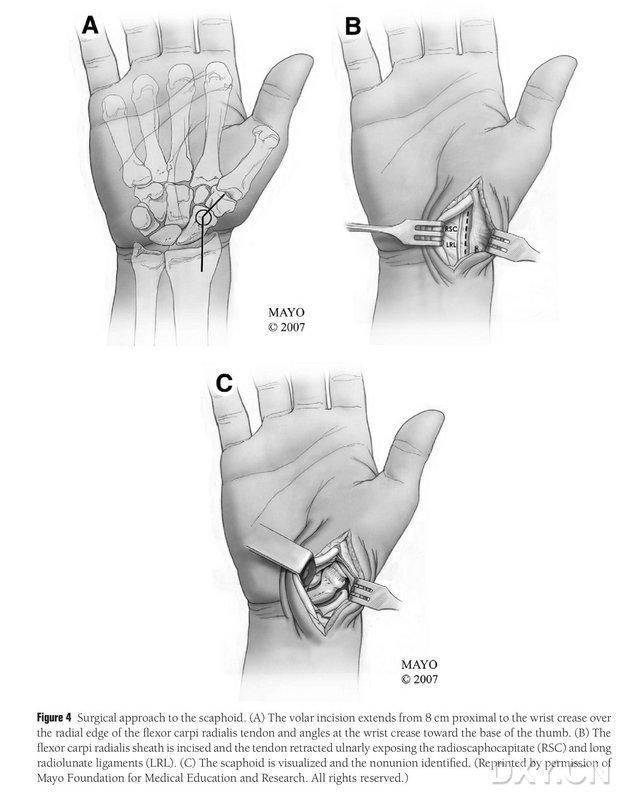
איור 4. גישה כירורגית של עצם הנביקולרית: (א) החתך מתחיל 8 ס"מ קרוב לתעלה הקרפלית הרוחבית ומאריך את הקצה הרדיאלי של גיד כופף כפות הידיים הרדיאליות (radial flexor carpi radialis) עד לחלק הדיסטלי של החתך, המקופל לכיוון בסיס האגודל בתעלה הקרפלית הרוחבית. (ב) נרתיק הגיד של גיד הארוך הרדיאלי, הגיד נמשך בצורה ulnarית ועצם הנביקולרית נחשפת באמצעות דיסקציה חדה לאורך רצועות הסהר הרדיאלי והראש הרדיאלי של עצם הנביקולרית. (ג) זהו את אזור אי הרציפות הגרמית של עצם הנביקולרית.
חתך באורך 15-20 ס"מ מבוצע בסמוך לקו מפרק הברך לאורך הגבול האחורי של שריר הירך המדיאלי, והשריר נסוג קדימה כדי לחשוף את אספקת הדם ל-MFC (איור 5). אספקת הדם ל-MFC מסופקת בדרך כלל על ידי הענפים המפרקיים של שריר הירך הקדמי (DGA) והשריר הפמורלי המדיאלי (SMGA), בדרך כלל תוך שימוש בענף המפרק הגדול יותר של שריר הירך הקדמי (DGA) והווריד הנלווה המתאים. גבעול כלי הדם משוחרר בסמוך, תוך הקפדה על הגנה על קרום העצם וכלי הדם הטרופובלסטיים שעל פני השטח הגרמיים.
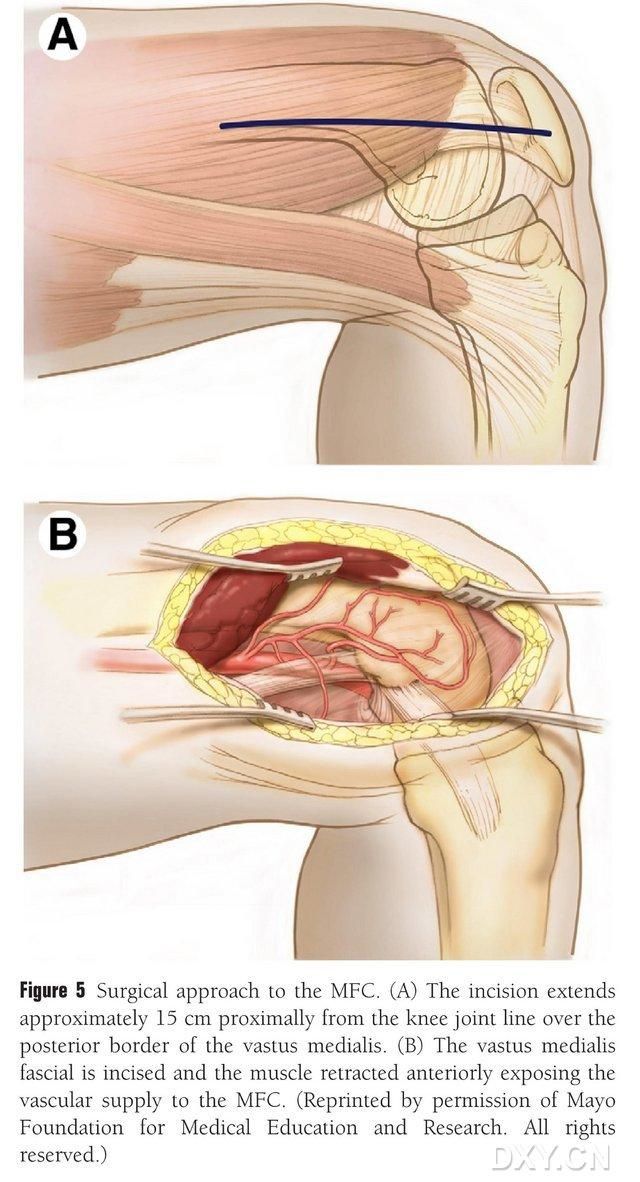
איור 5. גישה כירורגית לשריר הירך המדיאלי: (א) חתך באורך 15-20 ס"מ מבוצע באופן פרוקסימלי לאורך הגבול האחורי של שריר הירך המדיאלי מקו מפרק הברך. (ב) השריר נסוג קדימה כדי לחשוף את אספקת הדם לשריר הירך המדיאלי.
הכנת עצם הנביקולרית
יש לתקן את העיוות DISI של העצם הנוויקולרית ולהכין את אזור שתל העצם האוסטאוכונדרלי לפני ההשתלה על ידי כיפוף שורש כף היד תחת פלואורוסקופיה כדי לשחזר זווית סופית רדיאלית תקינה (איור 6). נקדח פין קירשנר בגודל 0.0625 רגל (כ-1.5 מ"מ) באופן דרך העור מהגב למטקרפל כדי לקבע את מפרק הסופית הרדיאלי, ופער האיחוד הנוויקולרי נחשף כאשר שורש כף היד מיושר. חלל השבר נוקה מרקמות רכות ונתמך עוד יותר באמצעות מפזר פלטות. מסור גומלין קטן משמש כדי לשטח את העצם ולהבטיח שדש השתל דומה יותר למבנה מלבני מאשר לטריז, מה שמחייב טיפול בפער הנוויקולרי עם פער רחב יותר בצד כף היד מאשר בצד הגבי. לאחר פתיחת הפער, הפגם נמדד בשלושה ממדים כדי לקבוע את היקף שתל העצם, שאורכו בדרך כלל 10-12 מ"מ מכל צידי השתל.
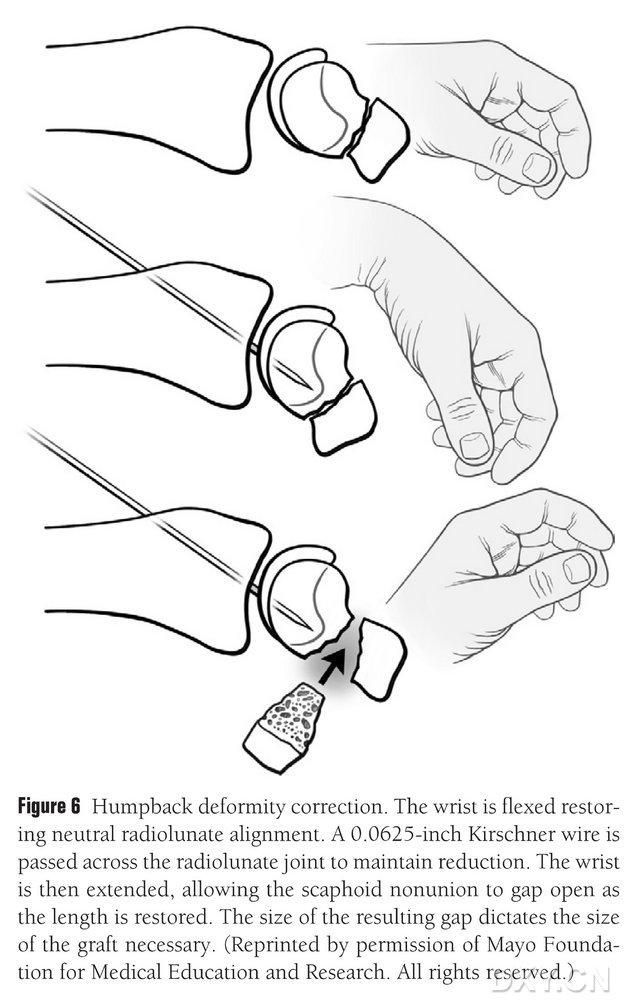
איור 6. תיקון עיוות גב כפוף של עצם הנביקולרית, באמצעות כיפוף פלואורוסקופי של שורש כף היד כדי לשחזר את היישור הרדיאלי-ירחי התקין. נקדח פין קירשנר בגודל 0.0625 רגל (כ-1.5 מ"מ) באופן דרך העור מהגב למפרק המטאקרפלי כדי לקבע את מפרק הסהר הרדיאלי, תוך חשיפת הפער של איחוי הנביקולרי ומשיב את הגובה התקין של עצם הנביקולרית כאשר שורש כף היד מיושר, כאשר גודל הפער מנבא את גודל המתלה שיהיה צורך ליירט.
אוסטאוטומיה
האזור הווסקולרי של קונדיל הירך המדיאלי נבחר כאזור שאיבת העצם, ואזור שאיבת העצם מסומן כראוי. יש להיזהר לא לפגוע ברצועה הקולטרלית המדיאלית. חותכים את קרום העצם, ונחתך מתלה עצם מלבני בגודל המתאים למתלה הרצוי בעזרת מסור גומלין, כאשר גוש עצם שני נחתך בזווית של 45 מעלות לאורך צד אחד כדי להבטיח את שלמות המתלה (איור 7). 7). יש להיזהר לא להפריד את קרום העצם, עצם קליפת המוח ועצם הסגסוגת של המתלה. יש לשחרר את חוסם העורקים של הגפה התחתונה כדי לצפות בזרימת הדם דרך המתלה, ולשחרר את פדיקל הווסקולרי באופן פרוקסימלי לפחות 6 ס"מ כדי לאפשר אנסטומוזה וסקולרית נוספת. במידת הצורך, ניתן להמשיך כמות קטנה של עצם סגסוגת בתוך קונדיל הירך. הפגם בקונדיל הירך ממולא בתחליף שתל עצם, והחתך מנוקז ונסגר שכבה אחר שכבה.
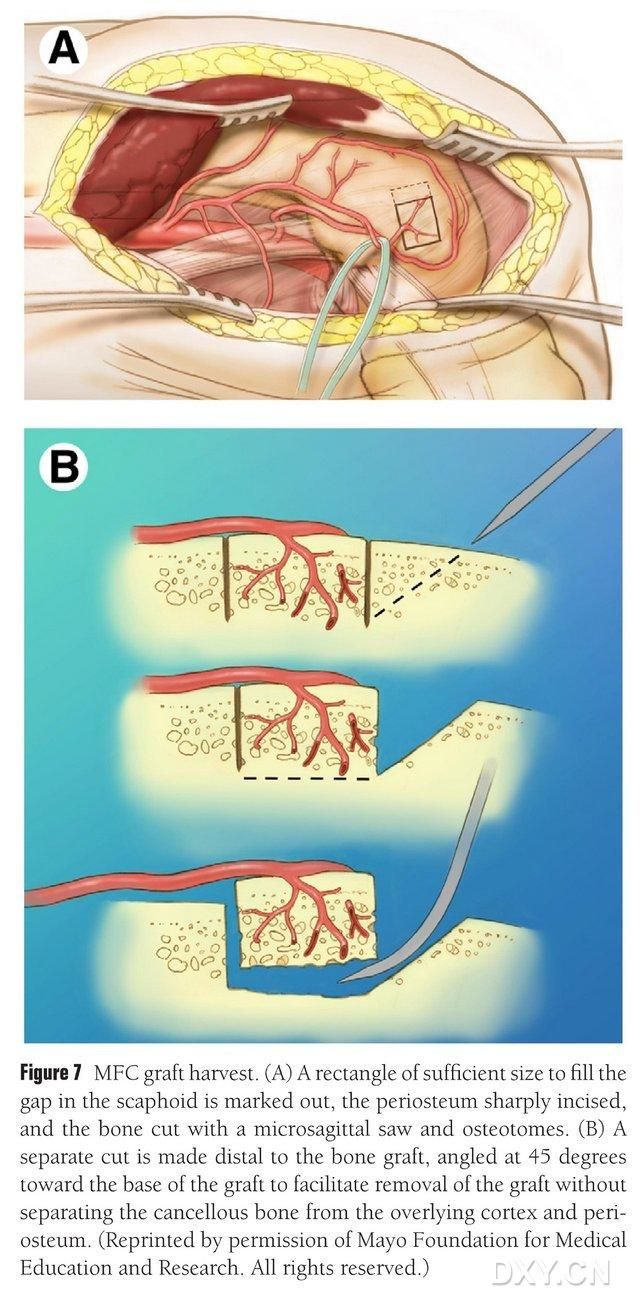
איור 7. הסרת מתלה עצם MFC. (א) מסומן אזור האוסטאוטומיה המספיק למילוי החלל הנביקולרי, חותכים את קרום העצם, ונחתך מתלה עצם מלבני בגודל המתאים למתלה הרצוי בעזרת מסור גומלין. (ב) חתיכת עצם שנייה נחתכת לאורך צד אחד בזווית של 45° כדי להבטיח את שלמות המתלה.
השתלת וקיבוע של מתלה
מתלה העצם גזום לצורה המתאימה, תוך הקפדה לא לדחוס את פדיקל כלי הדם או לקרוע את קרום העצם. המתלה מושתל בעדינות באזור הפגם בעצם הנביקולרית, תוך הימנעות מכלי חבטה, ומקובע באמצעות ברגים חלולים של עצם הנביקולרית. ננקטה זהירות כדי לוודא ששוליים כף הידיים של גוש העצם המושתל יהיו צמודים לשוליים כף הידיים של עצם הנביקולרית או שהם יהיו מעט מדוכדים כדי למנוע פגיעה. בוצעה פלואורוסקופיה כדי לאשר את המורפולוגיה של עצם הנביקולרית, קו הכוח ומיקום הבורג. יש לחבר את עורק מתלה כלי הדם לעורק הרדיאלי מקצה לצד ואת הקצה הוורידי לווריד המלווה של עורק הרדיאלי מקצה לקצה (איור 8). קפסולת המפרק תוקנה, אך פדיקל כלי הדם נמנע.
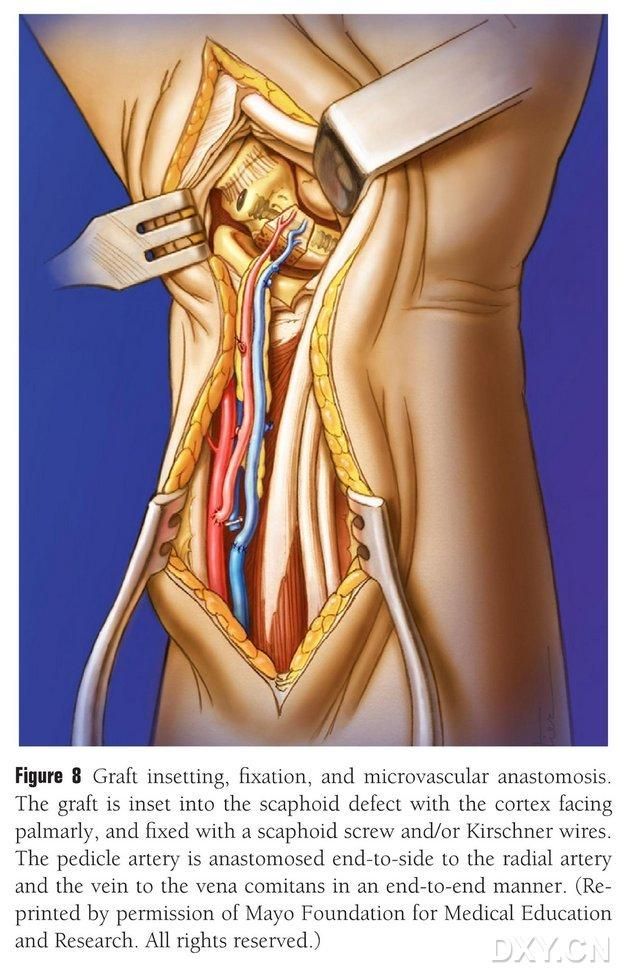
איור 8. השתלת מתלה עצם, קיבוע ואנסטומוזה של כלי דם. מתלה העצם מושתל בעדינות באזור הפגם בעצם הנביקולרית ומקובע באמצעות ברגים חלולים של עצם הנביקולרית או פיני קירשנר. יש להקפיד שהקצה המטאקרפלי של גוש העצם המושתל יהיה צמוד לקצה המטאקרפלי של עצם הנביקולרית או מכווץ קלות כדי למנוע פגיעה. האנסטומוזה של עורק מתלה כלי הדם לעורק הרדיאלי בוצעה מקצה לקצה, וקצה הווריד לווריד המלווה של עורק הרדיאלי בוצע מקצה לקצה.
שיקום לאחר ניתוח
אספירין דרך הפה 325 מ"ג ליום (למשך חודש אחד), נשיאת משקל של הגפה הפגועה לאחר הניתוח מותרת, בלימת ברך יכולה להפחית את אי הנוחות של המטופל, בהתאם ליכולתו של המטופל לנוע בזמן הנכון. תמיכה בצד הנגדי של קב בודד יכולה להפחית את הכאב, אך תמיכה ארוכת טווח של קביים אינה הכרחית. התפרים הוסרו שבועיים לאחר הניתוח וגבס Muenster או הגבס הארוך מהזרוע לאגודל נשמר במקומו למשך 3 שבועות. לאחר מכן, נעשה שימוש בגבס הקצר מהזרוע לאגודל עד לריפוי השבר. צילומי רנטגן מתבצעים במרווחים של 3-6 שבועות, וריפוי השבר מאושר באמצעות CT. לאחר מכן, יש להתחיל בהדרגה בפעילויות כיפוף ויישוע אקטיביות ופסיביות, ולהגביר בהדרגה את עוצמת ותדירות הפעילות הגופנית.
סיבוכים עיקריים
הסיבוכים העיקריים של מפרק הברך כוללים כאבי ברכיים או פגיעה עצבית. כאבי ברכיים הופיעו בעיקר תוך 6 שבועות לאחר הניתוח, ולא נמצאו אובדן תחושתי או נוירומה כואבת עקב פגיעה בעצב הספני. הסיבוכים העיקריים בשורש כף היד כללו איחוי עצם עמיד, כאב, נוקשות במפרקים, חולשה, דלקת מפרקים ניוונית מתקדמת של שורש כף היד הרדיאלי או העצמות הבין-קרפליות, ודווח גם על סיכון לאוסיפיקציה הטרוטופית פריאוסטלית.
השתלת עצם וסקולרית חופשית בקונדיל הירך המדיאלי עבור אי-איחוד סקפואיד עם נמק אבוסקולרי של הקוטב הפרוקסימלי וקריסה קרפלית
זמן פרסום: 28 במאי 2024










