הפיקה, הידועה בכינויה פיקת הברך, היא עצם ססמואידית הנוצרת בגיד הארבע ראשי והיא גם עצם הססמואידית הגדולה ביותר בגוף. היא שטוחה ובצורה דמוית דוחן, ממוקמת מתחת לעור וקל למגע. העצם רחבה בחלקה העליון ומופנית כלפי מטה, עם חזית מחוספסת וגב חלק. היא יכולה לנוע למעלה ולמטה, שמאלה וימינה, ומגנה על מפרק הברך. גב הפיקה חלק ומכוסה בסחוס, המתחבר למשטח הפיקה של עצם הירך. החלק הקדמי מחוספס, וגיד הארבע ראשי עובר דרכו.
כונדרומלציה של הפיקה היא מחלת מפרקי הברך הנפוצה. בעבר, מחלה זו הייתה שכיחה בקרב אנשים בגיל העמידה וקשישים. כיום, עם הפופולריות של ספורט וכושר גופני, למחלה זו שיעור שכיחות גבוה גם בקרב צעירים.
א. מהי המשמעות האמיתית והסיבה לכונדרומלציה של הפיקה?
כונדרומלציה פטלה (CMP) היא דלקת מפרקים ניוונית של מפרק הפיקה-פמורלי הנגרמת מנזק כרוני לפני השטח של הסחוס הפיקה-פמורלי, הגורם לנפיחות, סדקים, שבירה, שחיקה ונישור של הסחוס. לבסוף, גם הסחוס הקונדיל הפמורלי הנגדי עובר את אותם שינויים פתולוגיים. המשמעות האמיתית של CMP היא: יש שינוי פתולוגי של ריכוך סחוס הפיקה-פמורלי, ובמקביל, ישנם תסמינים וסימנים כגון כאב בפיקה-פמורלי, צליל חיכוך בפיקה-פמורלי ואטרופיה של שריר הארבע ראשי.
מכיוון שלסחוס המפרקי אין עצבוב עצבי, מנגנון הכאב הנגרם על ידי כונדרומלציה עדיין אינו ברור. CMP הוא תוצאה של השפעות משולבות של גורמים מרובים. גורמים שונים הגורמים לשינויים בלחץ במפרק הפטלופמורלי הם גורמים חיצוניים, בעוד שתגובות אוטואימוניות, ניוון סחוס ושינויים בלחץ התוך-גרמי הם גורמים פנימיים לכונדרומלציה פטלה.
II. המאפיין המשמעותי ביותר של כונדרומלציה פיקתית הוא השינויים הפתולוגיים הספציפיים. אז מנקודת מבט של שינויים פתולוגיים, כיצד מדורגת כונדרומלציה פיקתית?
אינסל תיאר ארבעה שלבים פתולוגיים של CMP: שלב I הוא ריכוך סחוס הנגרם על ידי בצקת, שלב II נובע מסדקים באזור המרוכך, שלב III הוא פרגמנטציה של הסחוס המפרקי; שלב IV מתייחס לשינויים שחיקתיים של דלקת מפרקים ניוונית וחשיפת עצם תת-סחוסית על פני השטח המפרקיים.
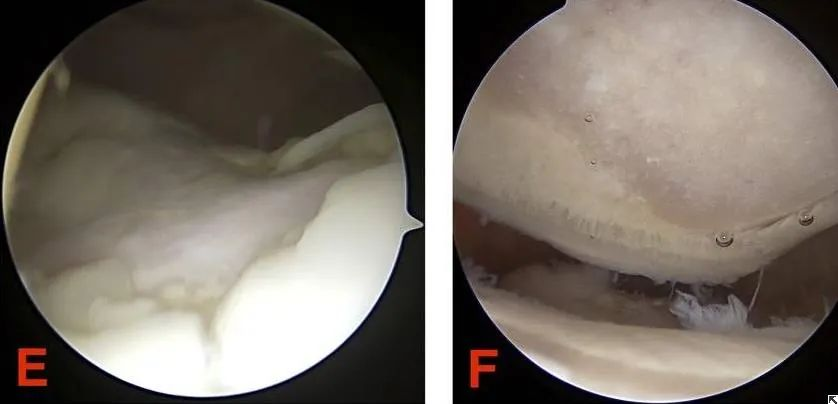
שיטת הדירוג של Outerbridge שימושית ביותר להערכת נגעים בסחוס המפרקי של הפיקה תחת הדמיה ישירה או ארתרוסקופיה. שיטת הדירוג של Outerbridge היא כדלקמן:
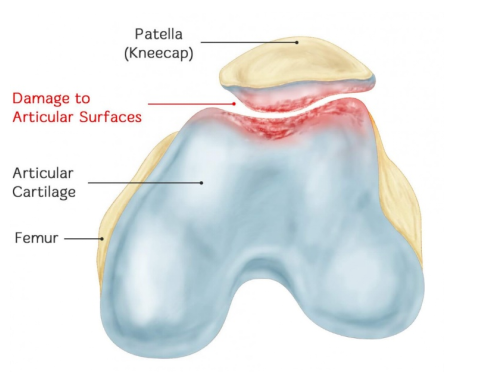
דרגה א': רק הסחוס המפרקי מרוכך (ריכוך סחוס סגור). בדרך כלל נדרש משוב מישושי באמצעות גלאי או מכשיר אחר לצורך הערכה.
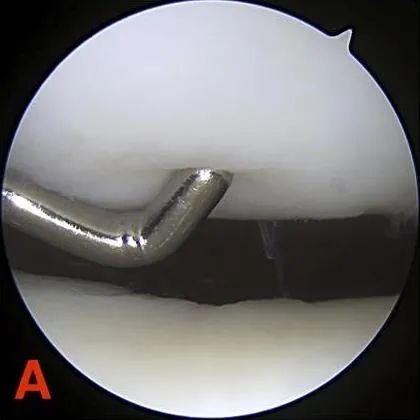
דרגה II: פגמים בעובי חלקי שקוטרם אינו עולה על 1.3 ס"מ (0.5 אינץ') או מגיעים לעצם התת-סחונדרלית.
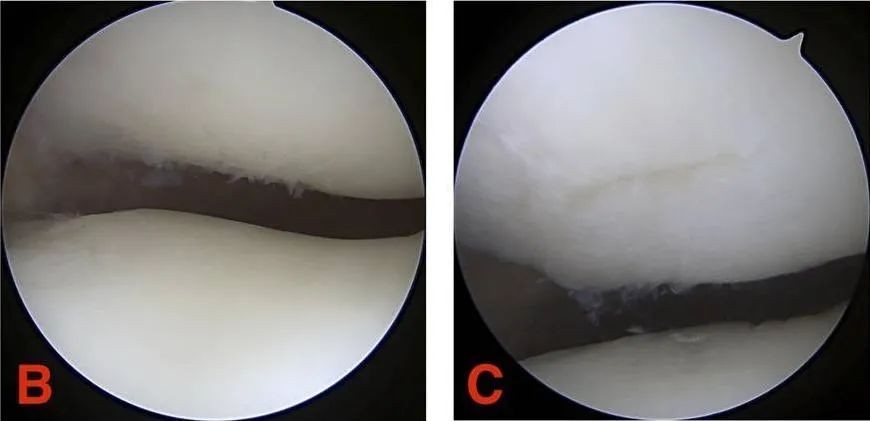
דרגה ג': קוטר הסדק בסחוס גדול מ-1.3 ס"מ (1/2 אינץ') והוא משתרע עד לעצם התת-סחוסית.
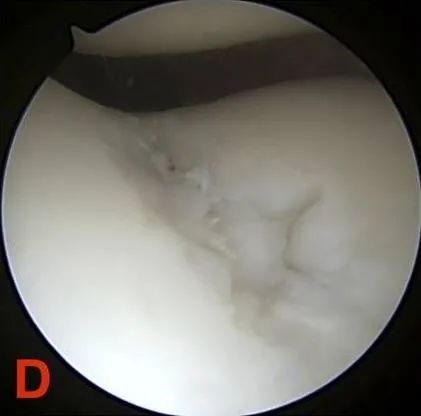
דרגה IV: חשיפת עצם תת-סחופית.
ג. גם הפתולוגיה וגם הדירוג משקפים את מהותה של כונדרומלציה פיקתית. אז מהם הסימנים והבדיקות המשמעותיים ביותר לאבחון כונדרומלציה פיקתית?
האבחון מבוסס בעיקר על כאב מאחורי הפיקה, הנגרם על ידי מבחן שחיקה של הפיקה ומבחן סקוואט על רגל אחת. יש להתמקד באבחנה האם מדובר בפגיעה משולבת במניסקוס ודלקת פרקים טראומטית. עם זאת, אין מתאם בין חומרת הכונדרומלציה הפיקה לבין התסמינים הקליניים של תסמונת כאב בברך הקדמית. MRI היא שיטת אבחון מדויקת יותר.
התסמין השכיח ביותר הוא כאב עמום מאחורי הפיקה ובתוך הברך, המחמיר לאחר מאמץ או עלייה או ירידה במדרגות.
בדיקה גופנית מגלה רגישות ברורה בפיקה, פריפטלה, שולי הפיקה והפיקה האחורית, אשר עשויה להיות מלווה בכאב החלקה בפיקה וצליל חיכוך בפיקה. ייתכנו תפליט מפרק ואטרופיה של שריר הארבע ראשי. במקרים חמורים, כיפוף ויישונו של הברך מוגבלים והמטופל אינו יכול לעמוד על רגל אחת. במהלך מבחן הדחיסה של הפיקה, קיים כאב חמור מאחורי הפיקה, דבר המצביע על נזק לסחוס המפרקי של הפיקה, דבר בעל משמעות אבחנתית. מבחן החשש לרוב חיובי, ומבחן הסקוואט חיובי. כאשר הברך כפופה ב-20° עד 30°, אם טווח התנועה הפנימית והחיצונית של הפיקה עולה על 1/4 מהקוטר הרוחבי של הפיקה, הדבר מצביע על תת-פריקה של הפיקה. מדידת זווית Q של כיפוף הברך ב-90° יכולה לשקף מסלול תנועה לא תקין של הפיקה.
בדיקת העזר האמינה ביותר היא MRI, אשר החליפה בהדרגה את הארתרוסקופיה והפכה לאמצעי לא פולשני ואמין לאבחון CMP. בדיקות הדמיה מתמקדות בעיקר בפרמטרים הבאים: גובה הפיקה (Caton index, PH), זווית חריץ הטרוכלאור של הירך (FTA), יחס פני השטח הצידיים של הטרוכלאור של הירך (SLFR), זווית התאמה של הפיקה (PCA), זווית הטיה של הפיקה (PTA), ביניהם PH, PCA ו-PTA הם פרמטרים אמינים של מפרק הברך לאבחון עזר של CMP מוקדם.
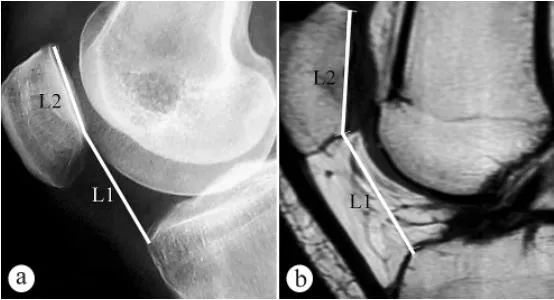
צילום רנטגן ו-MRI שימשו למדידת גובה הפיקה (אינדקס קאטון, PH): א. צילום רנטגן צירי בעמידה נושאת משקל עם ברך כפופה ב-30°, ב. MRI במצב עם ברך כפופה ב-30°. L1 היא זווית נטיית הפיקה, שהיא המרחק מהנקודה הנמוכה ביותר של פני מפרק הפטלופמורלי לזווית הקדמית העליונה של קווי המתאר של הרמה הטיביאלית, L2 הוא אורך פני מפרק הפטלופמורלי, ומדד קאטון = L1/L2.
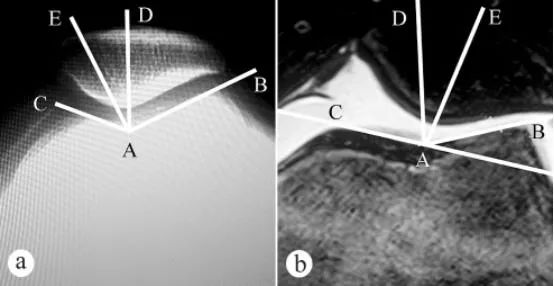
זווית חריץ הטרוכלאה של עצם הירך וזווית ההתאמה של הפיקה (PCA) נמדדו באמצעות צילום רנטגן ו-MRI: א. צילום רנטגן צירי עם ברך כפופה ב-30° בעמידה נושאת משקל; ב. MRI עם ברך כפופה ב-30°. זווית חריץ הטרוכלאה של עצם הירך מורכבת משני קווים, כלומר הנקודה הנמוכה ביותר A של חריץ הטרוכלאה של עצם הירך, הנקודה הגבוהה ביותר C של משטח מפרק הטרוכלאה המדיאלי, והנקודה הגבוהה ביותר B של משטח מפרק הטרוכלאה הצידי. ∠BAC היא זווית חריץ הטרוכלאה של עצם הירך. זווית חריץ הטרוכלאה של עצם הירך צוירה על התמונה הצירית של הפיקה, ולאחר מכן צויר חוצה AD של ∠BAC. לאחר מכן צויר קו ישר AE מהנקודה הנמוכה ביותר A של חריץ הטרוכלאה של עצם הירך כנקודת מוצא דרך הנקודה הנמוכה ביותר E של רכס הפיקה. הזווית בין הקו הישר AD ל-AE (∠DAE) היא זווית ההתאמה של הפיקה.
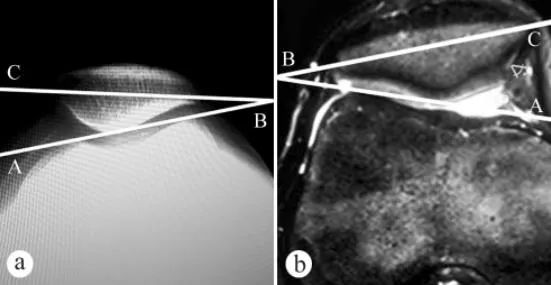
צילום רנטגן ו-MRI שימשו למדידת זווית ההטיה של הפיקה (PTA): א. צילום רנטגן צירי בעמידה נושאת משקל עם ברך כפופה ב-30°, ב. MRI במצב עם ברך כפופה ב-30°. זווית ההטיה של הפיקה היא הזווית בין הקו המחבר את הנקודות הגבוהות ביותר של הקונדילים הפמורליים המדיאליים והצידיים לבין הציר הרוחבי של הפיקה, כלומר ∠ABC.
קשה לאבחן CMP בשלביו המוקדמים באמצעות צילומי רנטגן עד לשלבים המתקדמים, כאשר ניכרים אובדן נרחב של סחוס, אובדן מרווח במפרקים, טרשת נלווית של העצם התת-סחוסית ושינויים ציסטיים. ארתרוסקופיה יכולה להשיג אבחנה אמינה משום שהיא מספקת תמונה מצוינת של מפרק הפטלופמורלי; עם זאת, אין מתאם ברור בין חומרת הכונדרומלציה הפיקה לבין מידת התסמינים. לכן, תסמינים אלה אינם צריכים להוות אינדיקציה לארתרוסקופיה. בנוסף, ארתרוסקופיה, כשיטת אבחון פולשנית וכמודל טיפול, משמשת בדרך כלל רק בשלבים מתקדמים של המחלה. MRI היא שיטת אבחון לא פולשנית המבטיחה את היכולת הייחודית לזהות נגעים בסחוס וכן הפרעות פנימיות של הסחוס לפני שאובדן סחוס מורפולוגי נראה לעין בלתי מזוינת.
IV. כונדרומלציה של הפיקה עשויה להיות הפיכה או להתקדם לדלקת מפרקים פטלופמורלית. יש לתת טיפול שמרני יעיל במהירות בשלבים המוקדמים של המחלה. אז מה כולל טיפול שמרני?
מקובל לחשוב שבשלב המוקדם (שלבים I עד II), לסחוס הפיקה עדיין יש יכולת תיקון, ויש לבצע טיפול יעיל שאינו ניתוחי. זה כולל בעיקר הגבלת פעילות או מנוחה, ושימוש בתרופות נוגדות דלקת שאינן סטרואידיות במידת הצורך. בנוסף, יש לעודד את המטופלים להתאמן תחת פיקוחו של פיזיותרפיסט כדי לחזק את שריר הארבע ראשי ולשפר את יציבות מפרק הברך.
ראוי לציין שבמהלך קיבוע, בדרך כלל לובשים תומכי ברך או אורתוזים של הברך, ונמנעים ככל האפשר מקיבוע גבס, מכיוון שהדבר עלול להוביל בקלות לפגיעה בסחוס המפרקי עקב אי-שימוש; למרות שטיפול חסימה יכול להקל על התסמינים, אין להשתמש בהורמונים או להשתמש בהם במשורה, מכיוון שהם מעכבים את הסינתזה של גליקופרוטאינים וקולגן ומשפיעים על תיקון הסחוס; כאשר הנפיחות והכאב במפרקים מחמירים לפתע, ניתן להניח קומפרסים על קרח, ולפעול פיזיותרפיה וקומפרסים חמים לאחר 48 שעות.
V. בחולים בשלב מאוחר, יכולת התיקון של הסחוס המפרקי ירודה, ולכן טיפול שמרני לרוב אינו יעיל ונדרש טיפול כירורגי. מה כולל הטיפול הכירורגי?
האינדיקציות לניתוח כוללות: לאחר מספר חודשי טיפול שמרני קפדני, עדיין קיים כאב בפיקה; אם יש עיוות מולד או נרכש, ניתן לשקול טיפול כירורגי. אם נוצר נזק לסחוס Outerbridge III-IV, הפגם לעולם לא יוכל להתמלא בסחוס מפרקי אמיתי. בשלב זה, גילוח פשוט של אזור הסחוס שניזוק עם עומס יתר כרוני אינו יכול למנוע את תהליך הניוון של פני השטח המפרקיים.
שיטות כירורגיות כוללות:
(1) ניתוח ארתרוסקופי הוא אחד האמצעים היעילים לאבחון וטיפול בכונדרומלציה של הפיקה. ניתן לצפות ישירות בשינויים בפני הסחוס תחת מיקרוסקופ. במקרים קלים, ניתן לגרד את נגעי השחיקה הקטנים יותר על הסחוס המפרקי של הפיקה כדי לקדם תיקון.
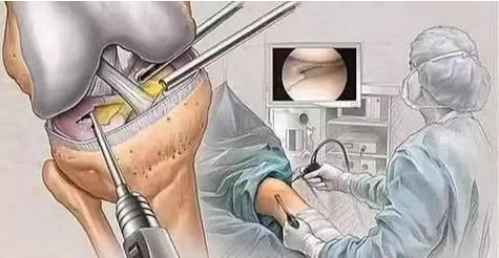

(2) הרמת קונדייל הירך הצידית; (3) כריתה של פני הסחוס של הפיקה. ניתוח זה מבוצע עבור חולים עם נזק קטן לסחוס כדי לקדם תיקון סחוס; (4) כריתה של הפיקה מבוצעת עבור חולים עם נזק חמור לפני הסחוס של הפיקה.
זמן פרסום: 15 בנובמבר 2024










